確立されたサイエンスとしては、大きな変更がなかった ACLS の 2020 年度改定。
しかし、ACLSプロバイダーコースの教材が出揃ってみると、講習内容としてはややクリティカルな変更というか、方向性が示されていました。
G2020版 ACLS プロバイダーコースの最大の特徴ともいえるのは、
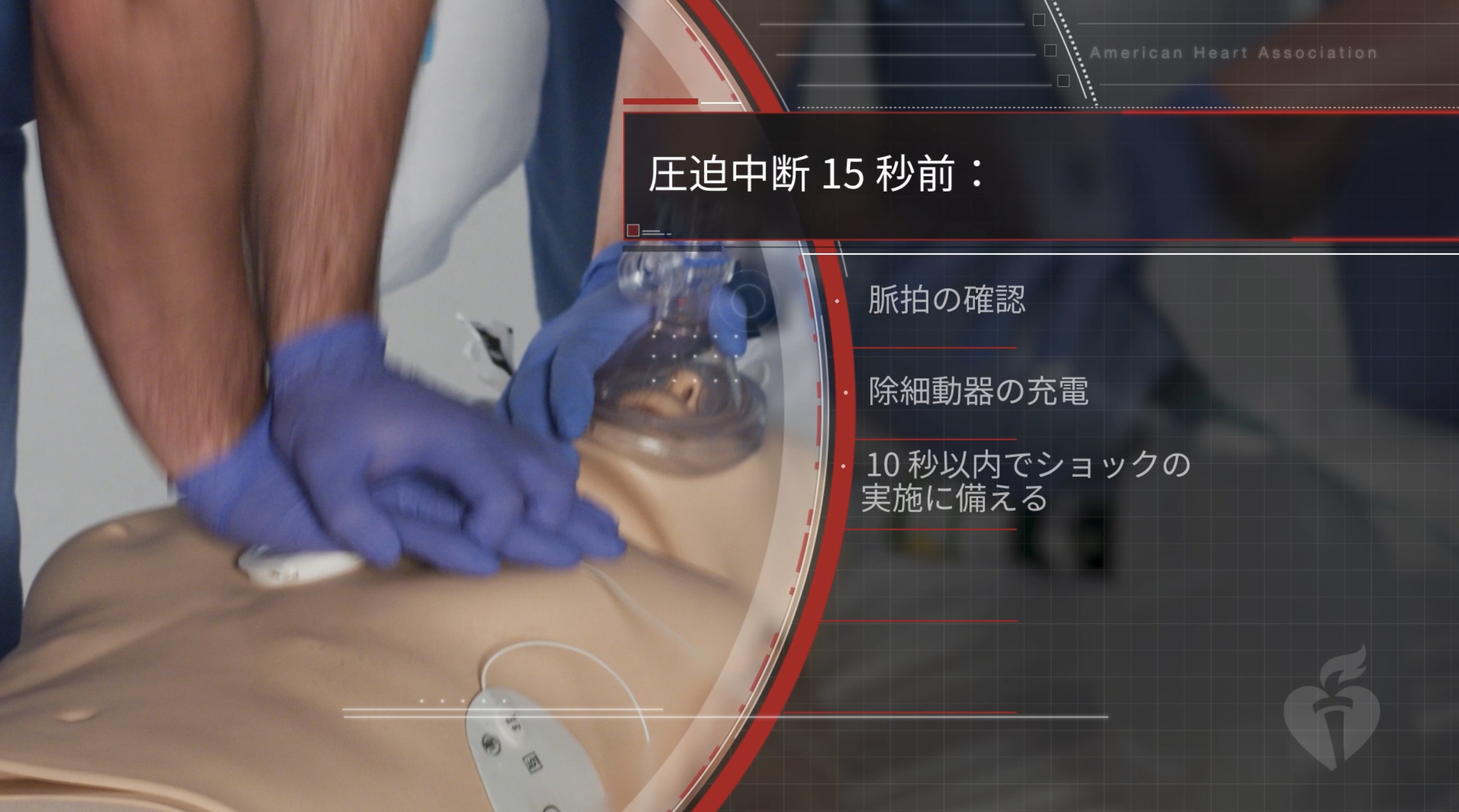
「除細動器の事前充電」 です。
これは ACLS プロバイダーマニュアル G2020 日本語版 では、p.92 に重要な概念として記載されています。
概略を示しますと、
- 2分ごとの心リズム解析の15秒前に、除細動器の事前充電しておく
- 事前充電中(つまり胸骨圧迫中)に脈拍をチェックしておく
- 解析のタイミングになったら、胸骨圧迫をやめ、心電図波形を確認しつつ脈がないこと手早く確認し、除細動適応ならすぐにショックをし、直ちに胸骨圧迫を再開する
- ショック不要な波形、もしくは 脈あり心室頻拍 だった場合は内部放電し、直ちに胸骨圧迫を開始する
これ、わかるでしょうか?
これでもテキストの記載をだいぶ補足して書いているのですが、いまいちイメージしづらいと思います。
つまりは、圧迫の中断を最小限にする究極の工夫
一言で言えば、胸骨圧迫の中断時間を極限まで短くするために、心電図を解析する前に「ショック適応」であるという想定で、あらかじめ充電をしちゃってください、という話です。
前回の胸骨圧迫開始から2分経ったら、圧迫を中断し、瞬時に心電図波形を見て、ショック適応だったらすかさず除細動をして、すぐに胸骨圧迫を開始する。
これによって、充電と解析による胸骨圧迫中断時間を最短にしようという工夫。
ショックが不要だった場合
これは心室細動もしくは、無脈性心室頻拍(pVT)であることを前提にした場合の行動と言えます。
もしそうじゃなかったらどうするか?
それは内部放電すればいいじゃん、ということです。
胸骨圧迫中に脈拍チェックをする理由
ただ判断が難しいのが、心室頻拍(VT)波形が出た場合。
この場合、脈があるかないかで、ショック適応かどうかが変わってきてしまいます。そこで充電中(つまり胸骨圧迫中)から脈拍を触れておくように、というのです。
この場面は、文字だけでは明らかに説明不足で、ACLS 講習中に視聴する動画を見ると納得できます。
映像教材【高い能力を持つチーム:院内】の中では、当該場面が実例として示されています。
解析の15秒前であることを、タイマー係が告げると、リーダーの指示で除細動係が波形を見ずに充電を開始します。
その間に(薬剤係に)脈が触れるか尋ねています。
「大腿動脈でなら弱く触れています」との答え。(胸骨圧迫によって得られている拍動)
脈が触れる部位を確認した上で2分が経過。
胸骨圧迫をやめると弱く触れていたはずの大腿動脈の拍動が消えています。
このとき、仮にVT波形が出ていても、脈なしVTということになるので、除細動適応であることが瞬時に判断できる。
そんな場面が描かれています。
この場面、テロップがついてきちんと説明してくれているのですが、1回見ただけだとなかなか飲み込みづらく、インストラクターによる補足説明が必要な場面かと思います。
心電図解析前の事前充電、日本の実臨床でどうするか?
今回の ACLS では、蘇生率を改善するための実現可能な具体策として、CCF(Chest Compression Fraction:蘇生中の胸骨圧迫の時間割合)を測定し、80%以上を目指すことを今までになく強く強調しています。
その CCF 改善のための具体策の目玉がプレ充電というわけです。(BLSプロバイダーコースの映像教材の中でも紹介されているほどです。)
ただ、ふつうに考えてみれば、「危なくない?」とは誰もが思うところでしょう。
除細動が必要ないのに、つい反射的にショックボタンを押してしまうリスクや、急ぐあまりに安全確認がおろそかになって、誰かが患者に触れている状態でショックをしてしまったり、急いで胸骨圧迫を再開しようとして、除細動のタイミングとニアミスをしたり、、、
日本で ACLS 2020 講習が始まったのが2021年7月からです。1月半ほど経ちますが、このコロナ渦で、ACLS 講習はあまり開催されていないのが現状。
このプレ充電が日本の医療者の間で認知されているとは言い難い状況です。
シミュレーションベースでやっていると、最初のうちはチーム連携という点でぎこちなく、事故に近いことも多発しますが、講習の中盤以降になってくると、スムーズな連携で、胸骨圧迫の中断時間短縮に大きく寄与することも見えてきます。
日頃、チーム蘇生になれた集団であれば、非常に効果的。
しかしコード・ブルーで集まったような即席チームで実践するには危ないんじゃないか、そんな印象です。
蘇生効率を上げることと、患者と医療スタッフの安全性の担保。
このバランスをどう取っていくのかは、組織としての危機管理の考え方と、経験もしくはトレーニングによって変わっていくのでしょう。
日本でこの G2020 版 ACLS が普及してきたときに、日本での傾向とスタンスが見えてくるのではないかと考えています。