ACLSの体系的アプローチですが、論理的な思考過程を整理したものと考えると、すなわち臨床推論のアプローチ過程とも言えます。
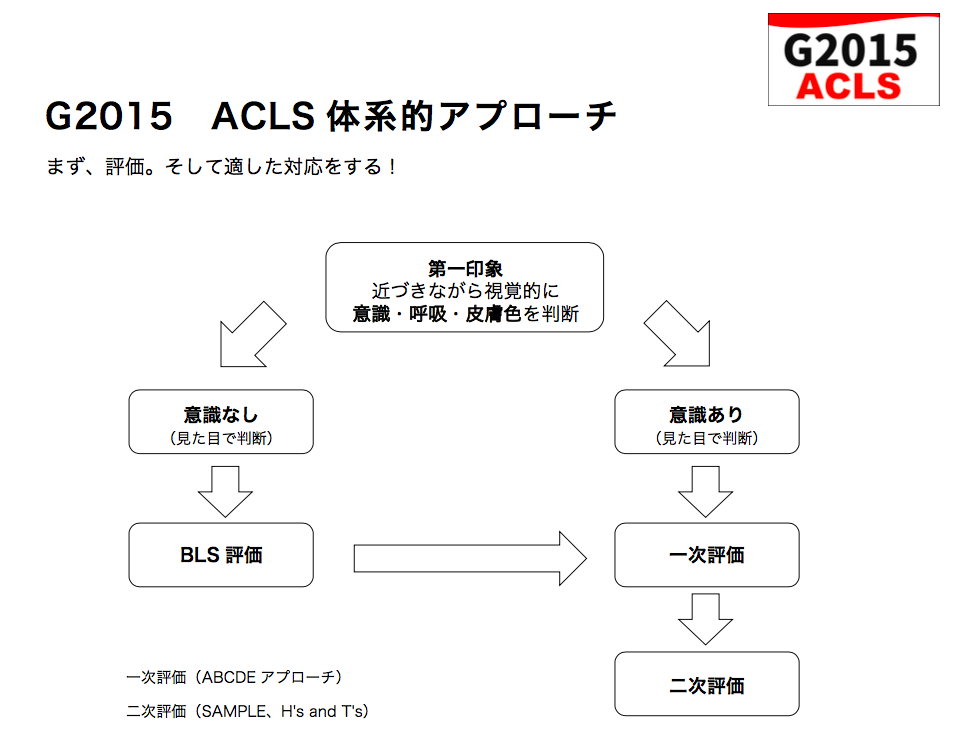
特にACLSの2次アセスメントなどは、まさに臨床推論の考え方ですね。
2次アセスメントの目的は、心停止の原因を特定して、治療に向かうことにあります。
心停止の原因としてACLSでは、10個ないしは11個が列挙されています。
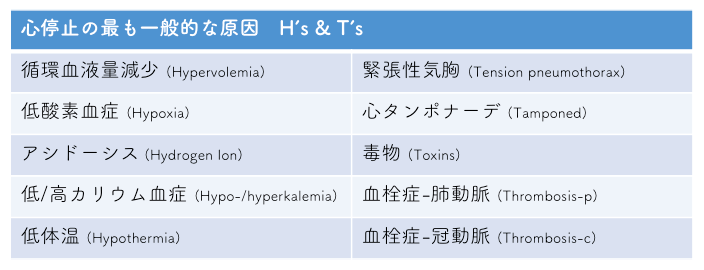
その英語の頭文字をとって、”H”s & T’s”と呼ばれていますが、これらのうち、目の前の患者の心停止の原因がどれが該当するかを探るために、SAMPLE聴取というツールを使っていきます。
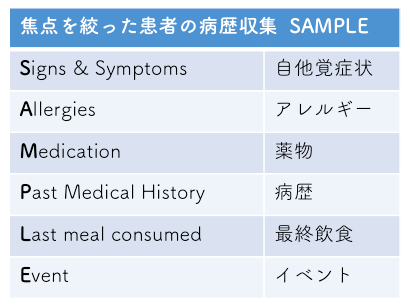
この場合のSAMPLEは、「焦点を絞った患者の病歴の収集」と表現されています。
つまり、ACLSにおけるSAMPLE聴取は、一般論的な闇雲の病歴聴取ではない、ということです。
常に頭の中にHとTで表現される心停止の原因を思い浮かべていて、それを同定するという目的をもったプロセスとして情報を集めましょう、ということです。
例えば、初期情報や心電図波形から、HとTのうち、これじゃないかと仮説を立てます。
すると自ずとSAMPLEで情報を集めるときには、意図的なものになるはずです。そうして仮説に対して集めた証拠(情報、根拠)により、その仮説が肯定できるか否定できるかと推論していき、原因に迫っていくのです。
例を挙げて考えてみましょう。
心停止で運ばれてきた患者にモニターを接続したら、130回/分の洞性頻脈によるPEAでした。とりあえずやるべきことはBLS評価と一次評価にもとづいて、質の高いCPRを確立することです。
PEAですから、除細動は適応外で電気ショックでは救えません。2分間のCPRと心電図解析、そして3−5分毎のアドレナリン投与をしても心拍再開は得られません。
そこで出てくるのが二次評価です。
PEAで洞性頻脈ときたら、まっさきに疑うべきは循環血液量減少です。(ACLSプロバイダーマニュアルG2015 p.40-41)
となると、受傷起点や発見時の情報などから、出血の可能性、脱水の可能性などをイメージした質問が出てくるはずです。つまりSAMPLEのE(イベント)ですね。
工場内でフォークリフトにぶつかって意識不明で運ばれてきた、という情報が得られたとしたら、どこをどうぶつけたのかとか、特に胸部や腹部の内出血の可能性、大腿部の骨折の有無などに視点が行くかもしれません。
その結果によっては、エコーなどの検査の必要性が出てくるかもしれません。
このように、HとTの中から、仮説を立てて、そこに向かって情報収集を進めていくのが、ACLSにおける2次アセスメントの目指すところです。
これは近年、看護師の特定行為研修などでも話題になっている臨床推論のプロセスの中でも「仮説演繹法」と呼ばれているものと同じです。
ACLSプロバイダーコースを受講する中でも、一歩視野を広げて、臨床推論と考えると、単純な心停止対応トレーニングに留まらない臨床に役立つ視点を得ることができるかもしれません。







