 蘇生ガイドライン2020
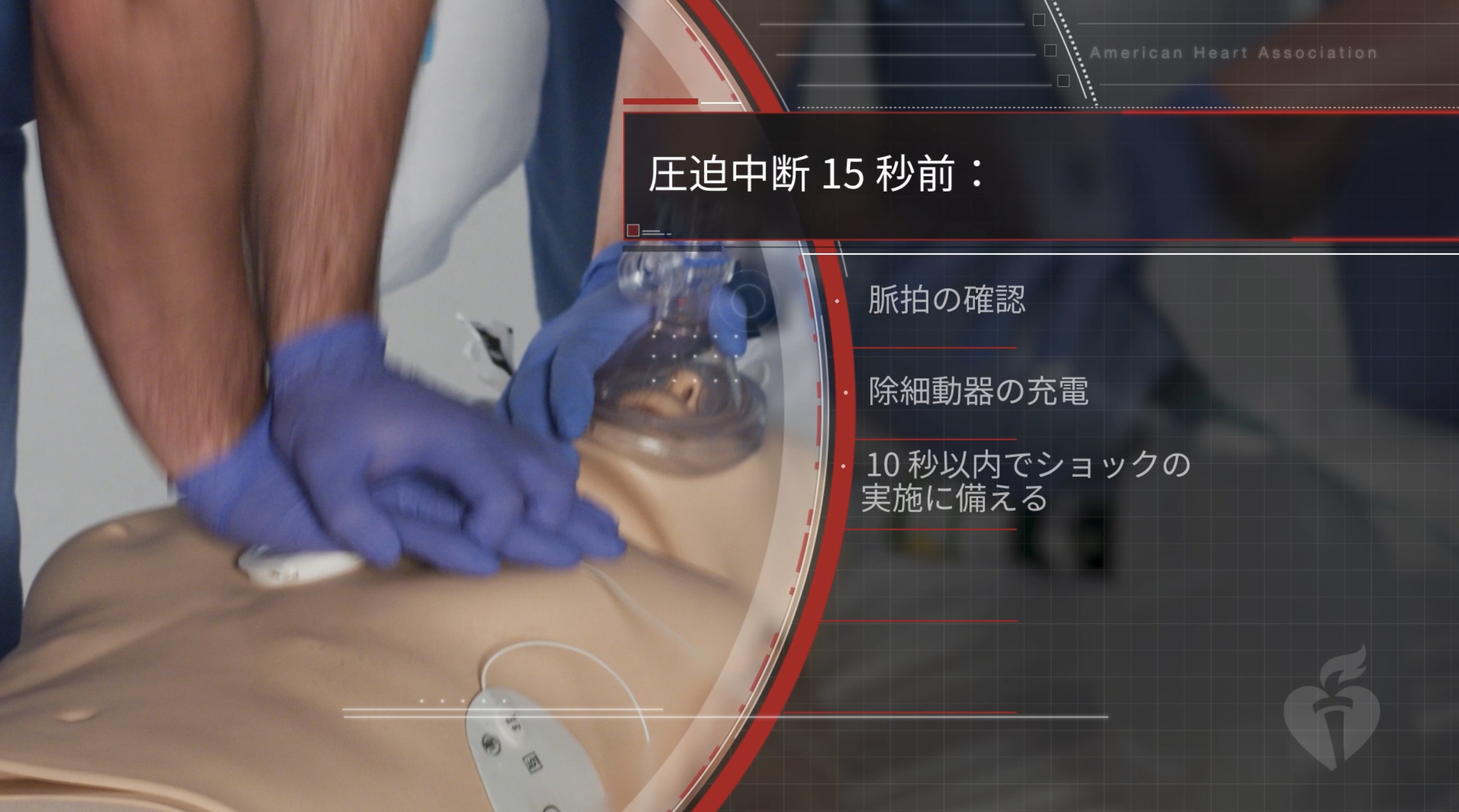
蘇生ガイドライン2020 15秒前のプレ充電とは・・・最新 ACLS-2020 解説
ACLS-G2020で登場した心電図解析15秒前の除細動器プレ充電。新しいACLSのハイライトとも言えますが、テキストや映像からだとわかりにくいので解説しました。
 蘇生ガイドライン2020
蘇生ガイドライン2020 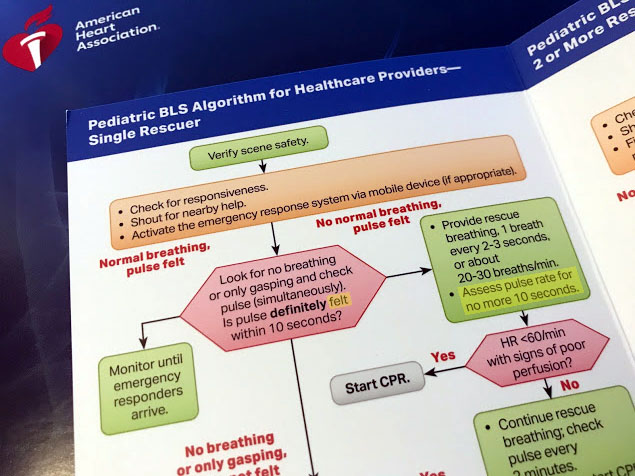 蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生ガイドライン2020
蘇生ガイドライン2020  子どもの安全(小児蘇生)
子どもの安全(小児蘇生)  蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生ガイドライン2020
蘇生ガイドライン2020  蘇生科学
蘇生科学  蘇生ガイドライン2020
蘇生ガイドライン2020