 蘇生科学
蘇生科学 気道異物の窒息解除法-意識を失った後の方が取れやすい?
窒息解除法は、意識(反応)がある場合とない場合でやり方が異なります。腹部突き上げや背部叩打は意識がある場合。気を失った後の対応法も知っておくことは重要です。もしかしたら意識を失ってからの方が異物は取れやすいかもしれません。
 蘇生科学
蘇生科学  蘇生科学
蘇生科学  救命法普及と実行の方略
救命法普及と実行の方略  蘇生科学
蘇生科学  子どもの安全(小児蘇生)
子どもの安全(小児蘇生)  蘇生科学
蘇生科学  蘇生科学
蘇生科学  救命法普及と実行の方略
救命法普及と実行の方略  子どもの安全(小児蘇生)
子どもの安全(小児蘇生)  指導員養成と教育工学
指導員養成と教育工学  BLS(心肺蘇生法)
BLS(心肺蘇生法)  蘇生科学
蘇生科学  BLS(心肺蘇生法)
BLS(心肺蘇生法)  救命蘇生教育
救命蘇生教育  指導員養成と教育工学
指導員養成と教育工学 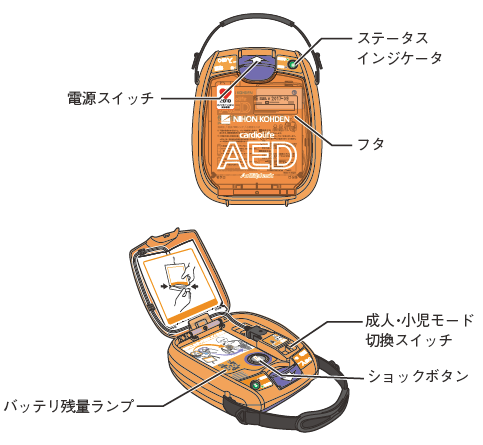 救命法普及と実行の方略
救命法普及と実行の方略  BLS(心肺蘇生法)
BLS(心肺蘇生法)  救命法普及と実行の方略
救命法普及と実行の方略  BLS(心肺蘇生法)
BLS(心肺蘇生法)  蘇生科学
蘇生科学  BLS(心肺蘇生法)
BLS(心肺蘇生法)  BLS(心肺蘇生法)
BLS(心肺蘇生法)  救命法普及と実行の方略
救命法普及と実行の方略  蘇生科学
蘇生科学